Sommaire
- Syndrome des apnées et hypopnées : définition et prévalence
- Symptômes de l’apnée du sommeil à ne pas ignorer
- Apnée du sommeil et espérance de vie : quels risques réels ?
- Traitement par PPC pour vivre mieux et plus longtemps
- Foire aux questions
L’apnée du sommeil met directement en jeu l’espérance de vie dès que le seuil de trente événements respiratoires par heure est franchi : ce chiffre définit les apnées du sommeil sévères et pèse sur le pronostic vital. Dans les faits, un syndrome d’apnées nocturnes non pris en charge réduit le nombre d’années en bonne santé. La question se pose avec acuité dès que le système cardiovasculaire subit ces micro-réveils répétés et leur cortège de privations en oxygène.
Ce qui distingue un patient traité d’un patient non traité, c’est l’impact mesurable d’un traitement rigoureux sur le cœur. L’usure prématurée ralentit nettement dès que la respiration nocturne est stabilisée. L’espérance de vie redevient alors comparable à celle d’un dormeur épargné par ce trouble.
Syndrome des apnées et hypopnées : définition et prévalence
Une interruption respiratoire supérieure à dix secondes, répétée tout au long de la nuit, caractérise ce trouble mécanique. Près de trois millions de Français vivent avec un syndrome d’apnées du sommeil non diagnostiqué. Plus de la moitié l’ignorent totalement, ce qui retarde d’autant la prise en charge et aggrave les conséquences à long terme.

Qu’est-ce que l’apnée obstructive du sommeil ?
Dans l’apnée obstructive du sommeil, le relâchement musculaire obstrue physiquement les voies respiratoires supérieures. Le cerveau réagit à la chute du taux d’oxygène sanguin en déclenchant un micro-éveil de sauvegarde. Ce mécanisme d’urgence empêche tout repos profond et fragmente durablement la récupération nocturne.
- Apnées obstructives : l’arrêt complet du flux d’air résulte d’un blocage tissulaire des voies aériennes supérieures.
- Apnée centrale : la commande cérébrale de la respiration s’interrompt momentanément, sans aucun obstacle mécanique.
- Apnée mixte : cette forme associe les deux mécanismes précédents et nécessite une approche clinique plus complexe.
- Hypopnées : une réduction du flux d’air d’au moins 30 % abaisse significativement la saturation sanguine en oxygène.
Le syndrome des apnées prive l’organisme de ses phases réparatrices, quelle que soit la forme exacte du trouble. Les conséquences métaboliques se cumulent au fil des années. La fatigue chronique constitue alors le premier signal d’alerte diurne à ne pas négliger.
Qui est touché par les apnées obstructives du sommeil ?
Le syndrome d’apnées obstructives du sommeil concerne environ 5 % des adultes en France. La prévalence atteint jusqu’à 30 % après 65 ans. Les hommes s’avèrent statistiquement deux fois plus exposés que les femmes avant la ménopause.
- Hommes de plus de 45 ans : cinq pour cent d’entre eux développent un syndrome d’apnées cliniquement mesurable.
- Enfants de 2 à 6 ans : le grossissement des amygdales provoque la majorité des blocages respiratoires d’origine pédiatrique.
- Personnes en surpoids : le surpoids épaissit les tissus cervicaux, ce qui réduit immédiatement le passage de l’air et aggrave le risque d’apnée du sommeil.
L’alcool, le tabac et les somnifères accentuent le relâchement des parois respiratoires durant la nuit. Le risque d’apnée du sommeil augmente sensiblement avec ces habitudes quotidiennes. À mon sens, une modification de ces facteurs doit toujours précéder l’envisagement d’un équipement nocturne lourd.
Comment classer la sévérité des hypopnées obstructives du sommeil ?
Les spécialistes comptabilisent les hypopnées obstructives du sommeil et les apnées par heure afin d’établir l’index de sévérité, appelé IAH. Au-delà de trente événements horaires, le diagnostic cible des apnées du sommeil sévères, ce qui multiplie les risques cardiaques et pèse directement sur l’espérance de vie. Une fois le patient correctement traité, cette menace vasculaire s’éloigne durablement, et l’espérance de vie retrouve une trajectoire plus favorable.
Symptômes de l’apnée du sommeil à ne pas ignorer
Un ronflement isolé dépassant 60 décibels ne justifie pas systématiquement un diagnostic médical. Ce qui distingue véritablement le syndrome d’apnées, c’est la combinaison de marqueurs nocturnes et diurnes qui finissent par altérer profondément la qualité de vie.
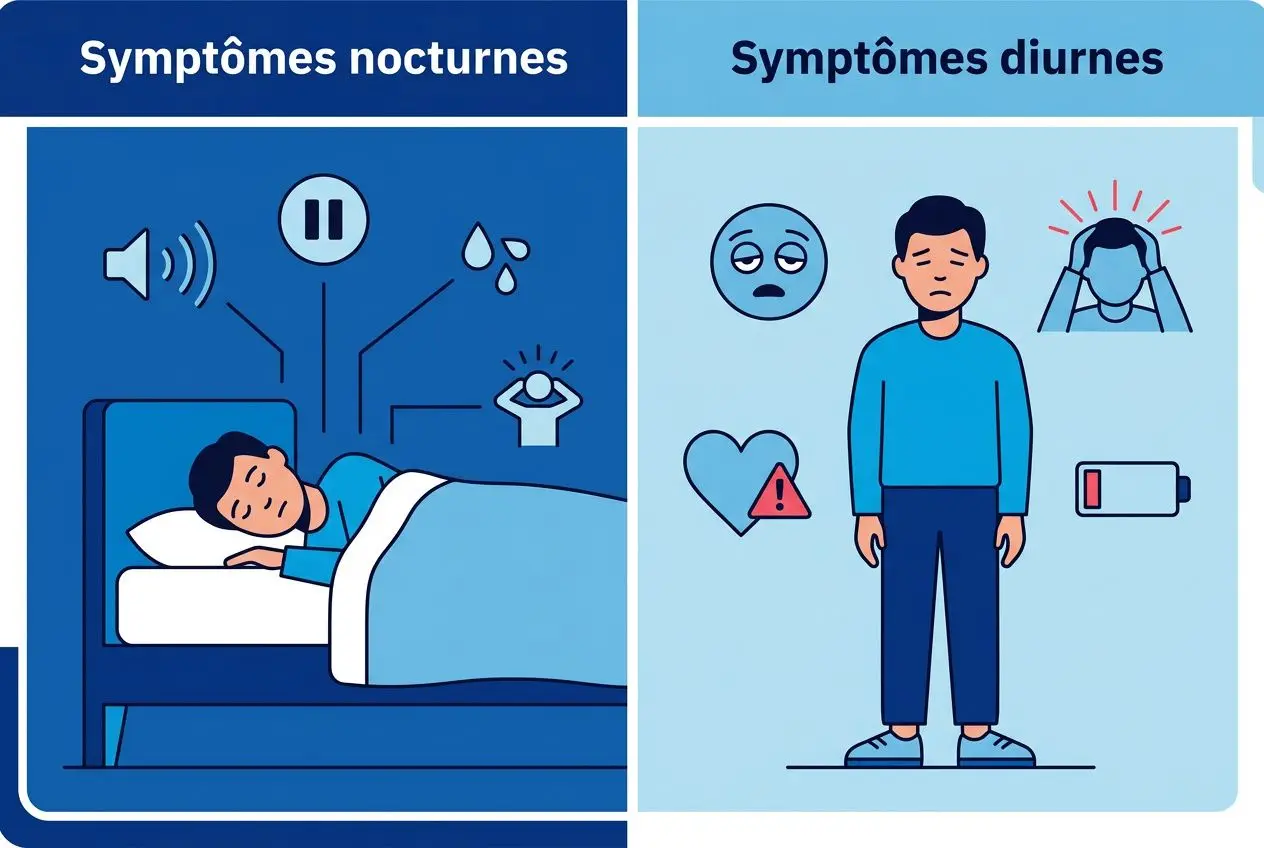
Quels sont les signes nocturnes de l’apnée du sommeil ?
La différence se joue sur des éléments invisibles pour le dormeur lui-même. Dans les faits, ce sont souvent les proches qui remarquent en premier les pauses respiratoires inquiétantes, suivies de reprises de souffle particulièrement sonores.
- Ronflements intenses et irréguliers : la littérature médicale relie ce signe à un risque cardiovasculaire multiplié par 4,4, un chiffre qui impose une véritable vigilance.
- Pauses respiratoires : un arrêt du flux d’air supérieur à 10 secondes, conclu par un halètement, caractérise les apnées obstructives.
- Réveils nocturnes répétés : des sueurs soudaines et un besoin régulier d’uriner apparaissent fréquemment parmi les symptômes de l’apnée du sommeil.
Ces épisodes entraînent une chute brutale du niveau d’oxygène dans le sang, conjuguée à une hausse du gaz carbonique. L’organisme endure ainsi des centaines de traumatismes nocturnes dont les conséquences épuisent silencieusement l’ensemble du métabolisme.
Vivre avec une fatigue chronique : les effets diurnes
La difficulté de vivre avec cette pathologie se traduit, le jour, par une somnolence écrasante et un épuisement continu. Cette fatigue diurne accroît de façon critique la probabilité d’accidents de la route, menaçant directement la sécurité des patients.
Les nuits morcelées provoquent souvent des sautes d’humeur et une baisse de l’attention, et favorisent l’installation progressive d’un état dépressif. Les études cliniques observent une corrélation avec des troubles neurodégénératifs sévères, ce qui souligne la gravité des symptômes non traités.
Comment diagnostiquer l’apnée du sommeil ?
La démarche médicale s’appuie sur une polygraphie ventilatoire à domicile ou sur une polysomnographie complète réalisée en clinique. Ces mesures quantifient précisément le nombre d’apnées et d’hypopnées par heure afin de poser un diagnostic définitif et chiffré.
À mon sens, face à des ronflements importants associés à un épuisement diurne, la consultation d’un spécialiste s’impose sans délai. Cette anticipation permet de mettre en place un traitement adapté avant que les lésions cardiovasculaires n’affectent durablement l’espérance de vie.
Apnée du sommeil et espérance de vie : quels risques réels ?
Une étude conduite sur dix-huit ans établit une hausse avérée de la mortalité chez les personnes souffrant d’apnée du sommeil sans traitement. Cette pathologie respiratoire influence-t-elle l’espérance de vie des dormeurs concernés ? Les données médicales le confirment et attestent qu’il s’agit d’une condition à prendre au sérieux.
Peut-on mourir de l’apnée du sommeil ?
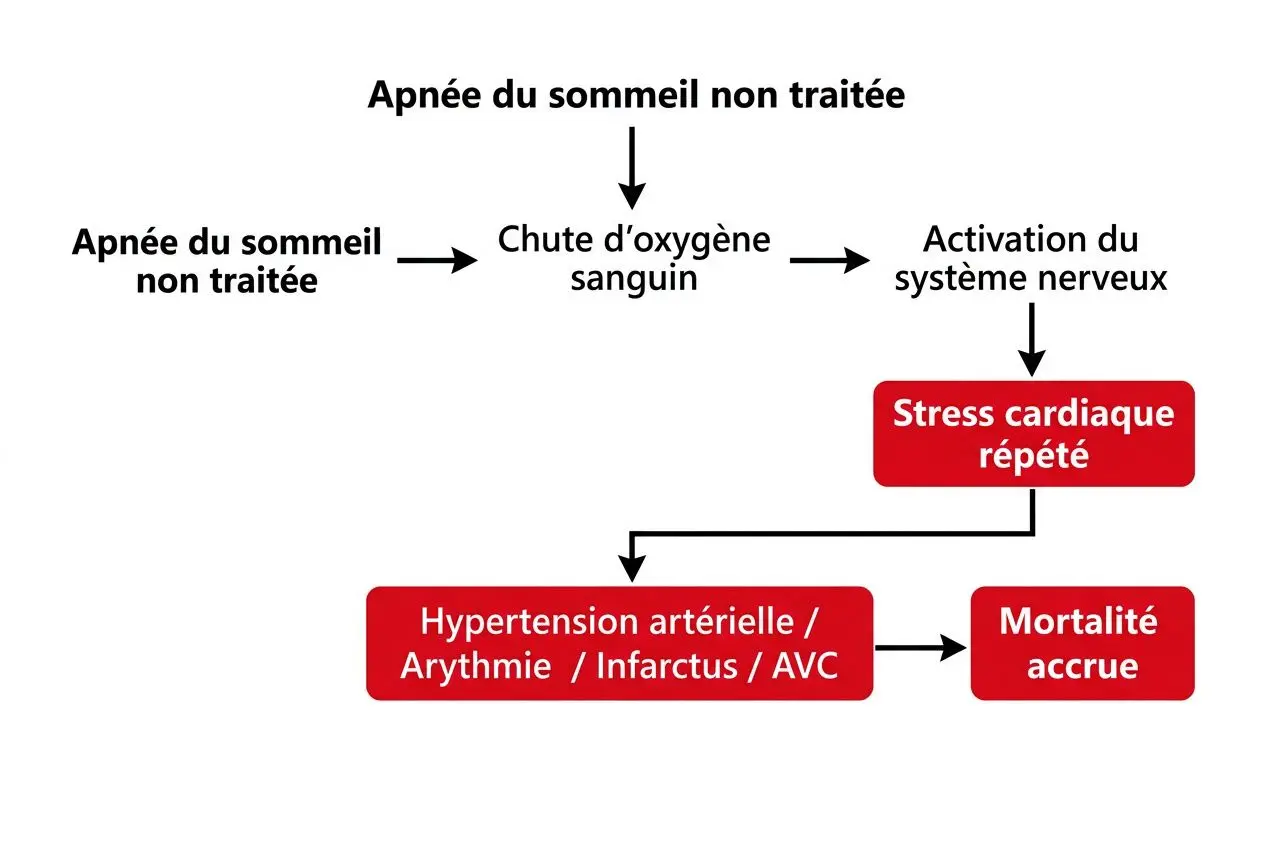
Le lien documenté entre apnée du sommeil et espérance de vie tient rarement à un arrêt respiratoire définitif. Le cerveau réactive systématiquement l’inspiration, ce qui écarte le risque de mourir de l’apnée par étouffement direct.
Les patients atteints d’apnées du sommeil sévères voient leur risque de décès tripler en l’absence de suivi adapté. Dans les faits, mourir de cette affection résulte le plus souvent de lésions vasculaires laissées sans soin, plutôt que d’une défaillance respiratoire brutale.
L’apnée du sommeil fatigue-t-elle le cœur ?
Les complications cardiovasculaires s’expliquent par un mécanisme physiologique très précis. Chaque pause de dix secondes provoque une chute marquée du taux d’oxygène dans le sang. Le muscle cardiaque est ainsi contraint de travailler davantage, ce qui accélère son vieillissement.
Une chose à savoir concerne l’hypertension artérielle, qui représente la répercussion la plus directe de ce trouble. Le système nerveux maintient les vaisseaux sous une tension continue tout au long de la nuit. Cette hypertension amorce ensuite des dégradations circulatoires en cascade.
Le risque cardiovasculaire global englobe l’infarctus ainsi que les troubles du rythme. Ce syndrome favorise également l’apparition du diabète par une résistance métabolique accrue à l’insuline. Ces fragilités s’accentuent sensiblement chez un dormeur en situation de surpoids.
Quand l’apnée du sommeil devient-elle dangereuse pour la santé ?
La dangerosité s’accroît fortement au-delà de trente pauses respiratoires mesurées par heure. Les baisses profondes d’oxygène épuisent progressivement l’organisme. Les conséquences de l’apnée finissent par dépasser les capacités naturelles de récupération physiologique.
- Hypertension résistante : cette pathologie constitue la cause principale d’une tension réfractaire aux approches classiques.
- Arythmies nocturnes : les irrégularités du rythme cardiaque découlent directement des manques d’air répétés.
- Risque d’AVC : un décès par accident vasculaire touche plus fréquemment les personnes de plus de soixante ans.
- Diabète et syndrome métabolique : la tolérance réduite à l’insuline complique considérablement l’état de santé général.
À mon sens, une forme légère non prise en charge altère déjà le système circulatoire de façon pernicieuse. La différence se joue sur la rapidité avec laquelle le patient est traité : plus la prise en charge tarde, plus la courbe de risque s’aggrave. Un accompagnement médical demeure la seule voie pour préserver durablement sa santé et limiter l’impact sur la mortalité.
Traitement par PPC pour vivre mieux et plus longtemps
Certaines études montrent une diminution significative de la mortalité chez les patients correctement traités.. Dans les faits, des solutions médicales existent pour traiter l’apnée du sommeil avec des résultats cliniques prouvés. Le choix d’amorcer une prise en charge précoce détermine directement combien de temps le patient pourra vivre sereinement.
La PPC : traitement de référence de l’apnée du sommeil
La pression positive continue s’impose pour les stades respiratoires modérés à sévères. Ce dispositif médical délivre un flux d’air continu via un masque afin de maintenir les voies aériennes ouvertes. Dans les faits, le traitement de l’apnée du sommeil stoppe ces interruptions respiratoires dès la première nuit d’utilisation.
- Diminution des décès : de larges cohortes médicales confirment une réduction significative de la mortalité grâce à cette assistance ventilatoire.
- Protection vasculaire : les complications cardiovasculaires chutent de plus de moitié chez un sujet rigoureusement traité par PPC.
- Action immédiate : le taux d’oxygène dans le sang retrouve une stabilité physiologique après seulement quelques cycles de sommeil.
La tension artérielle s’abaisse généralement dans les semaines qui suivent le démarrage du protocole. Face à une hypertension résistante, la PPC constitue parfois le seul levier efficace pour normaliser ces valeurs sur le long terme.
La différence se joue sur l’adaptation minutieuse durant le premier mois. Un suivi rigoureux des réglages favorise l’acceptation de cet équipement par le dormeur et garantit un usage prolongé dans de bonnes conditions.
Dormir avec un masque PPC nécessite souvent quelques adaptations pour retrouver un sommeil confortable.
Certains patients améliorent nettement leur qualité de repos grâce à un oreiller adapté aux appareils PPC, un sommier relevable ou une literie limitant les points de pression nocturnes.
Un oreiller ergonomique peut également aider certains dormeurs à mieux supporter leur masque PPC.
Chez Paradis du Sommeil, nous accompagnons régulièrement des personnes appareillées à la recherche de solutions de couchage plus confortables au quotidien.
Quelles alternatives au traitement par appareil ?
Certains profils ne tolèrent pas cet équipement, ou présentent un stade trop léger pour le justifier. Différentes approches s’envisagent alors selon la morphologie du patient, afin de limiter les pauses respiratoires sans recourir à la machine de ventilation.
- Orthèse mandibulaire : ce dispositif nocturne avance légèrement la mâchoire pour dégager l’arrière-gorge et faciliter le passage de l’air.
- Perte de poids : corriger un surpoids réduit directement la masse graisseuse cervicale, soulageant ainsi mécaniquement la trachée.
- Hygiène de vie : l’arrêt du tabac et la modération de l’alcool en soirée diminuent la sévérité des apnées obstructives.
- Intervention chirurgicale : une opération cible les obstacles anatomiques identifiés, comme le retrait d’amygdales hypertrophiées.
La posture adoptée durant la nuit mérite également une attention médicale particulière. Le couchage sur le dos accentue l’affaissement naturel de la langue, ce qui nécessite fréquemment de réapprendre à dormir sur le côté.
Chez Paradis du Sommeil, nous accompagnons régulièrement des personnes appareillées par PPC qui cherchent à retrouver un sommeil plus confortable au quotidien. Un oreiller cervical adapté, une meilleure position de couchage ou un sommier relevable ne remplacent jamais le traitement médical, mais peuvent améliorer le confort nocturne et favoriser une utilisation plus régulière du masque.
Espérance de vie améliorée grâce à une prise en charge précoce
Un diagnostic posé rapidement modifie en profondeur l’avenir médical de la personne concernée. La qualité de vie perçue progresse rapidement, tandis que l’espérance de vie bénéficie d’une protection cardiaque cumulée sur plusieurs décennies.
À mon sens, l’essentiel se joue sur l’anticipation et la détection précoce de ces troubles respiratoires. Identifier une apnée du sommeil dès la cinquantaine épargne au corps des années d’efforts inutiles, de fatigue chronique et de risques liés à l’hypertension non contrôlée ou aux complications cardiovasculaires. Un décès prématuré lié à ces troubles reste évitable lorsque la prise en charge intervient à temps.
Article rédigé par l’équipe de Paradis du Sommei l
Contenu informatif basé sur les recommandations médicales en matière d’apnée du sommeil et de troubles respiratoires nocturnes.
Foire aux questions
Peut-on mourir de l’apnée du sommeil ?
Un arrêt respiratoire définitif pendant la nuit reste un événement extrêmement rare. Pour comprendre comment l’apnée du sommeil peut conduire au décès, il faut envisager ses effets sur le long terme. Dans les faits, le véritable risque tient à l’hypertension qu’elle engendre, laquelle triple les probabilités de mortalité prématurée.
Est-ce que l’apnée du sommeil fatigue le cœur ?
Chaque épisode d’apnée du sommeil entraîne une chute d’oxygène directement mesurable dans le sang. Ce stress cardiaque nocturne contraint le muscle à fournir un effort supplémentaire pour compenser ce déficit. Sans traitement, ces interruptions répétées exposent l’organisme à de lourdes complications cardiovasculaires, susceptibles de réduire significativement l’espérance de vie.
La prise en charge de l’apnée du sommeil améliore-t-elle vraiment l’espérance de vie ?
L’usage régulier d’une PPC réduit de 37 % la mortalité générale, selon les analyses médicales disponibles. Une chose à savoir : l’espérance de vie ne se normalise que si le trouble est rigoureusement traité. Ce traitement quotidien interrompt le cercle vicieux d’usure cardiaque et réduit significativement le risque de complications fatales liées à l’apnée du sommeil.







